تومورهای زیر مخاطی (SMT) دستگاه گوارش، ضایعات برجستهای هستند که از لایه عضلانی مخاط، زیر مخاط یا لایه عضلانی پروپریا منشأ میگیرند و همچنین ممکن است ضایعات خارج از مجرا باشند. با توسعه فناوری پزشکی، گزینههای درمانی جراحی سنتی به تدریج وارد دوران درمانهای کمتهاجمی مانند ... شدهاند.جراحی آپاروسکوپی و جراحی رباتیک. با این حال، در عمل بالینی، میتوان دریافت که "جراحی" برای همه بیماران مناسب نیست. در سالهای اخیر، ارزش درمان آندوسکوپی به تدریج مورد توجه قرار گرفته است. آخرین نسخه از اجماع متخصصان چینی در مورد تشخیص و درمان آندوسکوپی SMT منتشر شده است. این مقاله به طور خلاصه دانش مربوطه را فرا خواهد گرفت.
1. ویژگی اپیدمی SMTواقع گرایی
(1) میزان بروز SMT در قسمتهای مختلف دستگاه گوارش ناهموار است و معده شایعترین محل برای SMT است.
میزان بروز موارد مختلفبخشهای مختلف دستگاه گوارش ناهموار است و دستگاه گوارش فوقانی شایعتر است. از این تعداد، دو سوم در معده و پس از آن مری، دوازدهه و روده بزرگ قرار دارند.
(2) هیستوپاتولوژیانواع SMT پیچیده هستند، اما بیشتر SMT ضایعات خوشخیم هستند و تنها تعداد کمی از آنها بدخیم هستند.
A.SMT شامل هیچضایعات نئوپلاستی مانند بافت پانکراس نابجا و ضایعات نئوپلاستیک.
ب. در میان ضایعات نئوپلاستیکها، لیومیومهای دستگاه گوارش، لیپومها، آدنومهای بروسلا، تومورهای سلول گرانولوزا، شوانوماها و تومورهای گلوموس اکثراً خوشخیم هستند و کمتر از 15٪ آنها میتوانند به صورت بافت بدخیم ظاهر شوند.
ج. استرومای دستگاه گوارشتومورهای نوع I (GIST) و تومورهای نورواندوکرین (NET) در SMT تومورهایی با پتانسیل بدخیمی خاص هستند، اما این به اندازه، محل و نوع آنها بستگی دارد.
د. محل SMT مرتبط استطبق طبقهبندی پاتولوژیک: الف. لیومیومها نوع پاتولوژیک شایعی از SMT در مری هستند که 60 تا 80 درصد از SMTهای مری را تشکیل میدهند و بیشتر در بخشهای میانی و تحتانی مری رخ میدهند. ب. انواع پاتولوژیک SMT معده نسبتاً پیچیده هستند و شامل GIST، لیومیوم و ... میشوند.شایعترین آنها تومور بدخیم لوزالمعده (SMT) معده (Ma) و پانکراس نابجا (ECG) هستند. در بین تومورهای بدخیم لوزالمعده (SMT) معده، GIST بیشتر در فوندوس و بدنه معده یافت میشود، لیومیوم معمولاً در کاردیا و قسمت فوقانی بدن قرار دارد و پانکراس نابجا و پانکراس نابجا شایعترین هستند. لیپومها در آنتروم معده شایعتر هستند. ج. لیپومها و کیستها در قسمتهای نزولی و پیازی دوازدهه شایعترند. د. در SMT دستگاه گوارش تحتانی، لیپومها در روده بزرگ غالب هستند، در حالی که NETها در رکتوم غالب هستند.
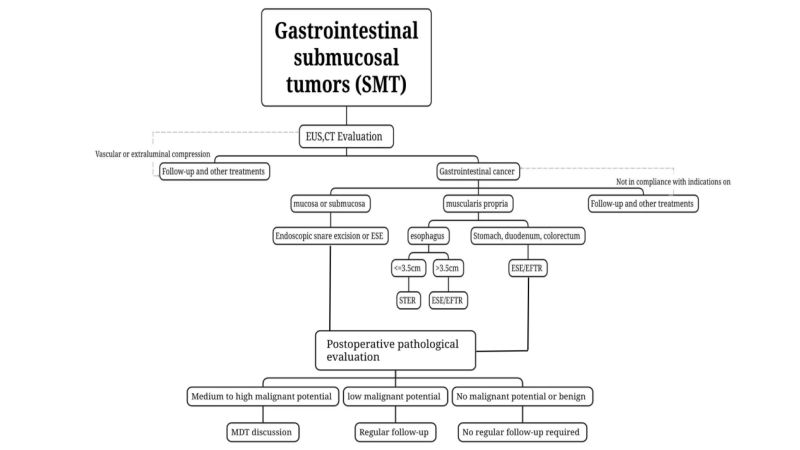
(3) از سیتیاسکن و امآرآی برای درجهبندی، درمان و ارزیابی تومورها استفاده کنید. برای تومورهای خوشخیم (SMT) که مشکوک به بدخیمی بالقوه هستند یا تومورهای بزرگی (طولانی) دارند.قطر > 2 سانتیمتر)، سیتیاسکن و امآرآی توصیه میشود.
سایر روشهای تصویربرداری، از جمله سیتیاسکن و امآرآی، نیز برای تشخیص SMT از اهمیت بالایی برخوردارند. آنها میتوانند مستقیماً محل وقوع تومور، الگوی رشد، اندازه ضایعه، شکل، وجود یا عدم وجود لوبولاسیون، تراکم، همگنی، درجه تشدید و خطوط مرزی و غیره را نشان دهند و میتوانند میزان ضخامت و درجه آن را بیابند.تخریب دیواره دستگاه گوارش. مهمتر از همه، این معاینات تصویربرداری میتوانند تشخیص دهند که آیا تهاجم به ساختارهای مجاور ضایعه وجود دارد یا خیر و آیا متاستاز در صفاق اطراف، غدد لنفاوی و سایر اندامها وجود دارد یا خیر. آنها روش اصلی برای درجهبندی بالینی، درمان و ارزیابی پیشآگهی تومورها هستند.
(4) نمونهبرداری از بافت قابل بازیابی نیستبرای تومورهای خوشخیم غدد لنفاوی گردن که میتوان آنها را با آندوسکوپی معمولی همراه با EUS تشخیص داد، مانند لیپومها، کیستها و پانکراس نابجا، تجویز میشود.
برای ضایعات مشکوک به بدخیمی یا زمانی که آندوسکوپی معمولی همراه با EUS نمیتواند ضایعات خوشخیم یا بدخیم را ارزیابی کند، میتوان از آسپیراسیون/بیوپسی با سوزن ظریف هدایتشده با EUS استفاده کرد (آندوسکوپی با سونوگرافی ظریف هدایتشده)آسپیراسیون/بیوپسی سوزن، EUS-FNA/FNB)، بیوپسی برش مخاطی (بیوپسی با کمک برش مخاطی، MIAB) و غیره. نمونهبرداری بیوپسی را برای ارزیابی پاتولوژیک قبل از عمل انجام میدهند. با توجه به محدودیتهای EUS-FNA و تأثیر بعدی آن بر برداشتن آندوسکوپی، برای کسانی که واجد شرایط جراحی آندوسکوپی هستند، با فرض اطمینان از برداشتن کامل تومور، واحدهایی با فناوری درمان آندوسکوپی بالغ را میتوان توسط متخصص باتجربه آندوسکوپی مستقیماً و بدون نیاز به تشخیص پاتولوژیک قبل از عمل درمان کرد.
هر روشی برای تهیه نمونههای پاتولوژیک قبل از جراحی تهاجمی است و به مخاط آسیب میرساند یا باعث چسبندگی به بافت زیر مخاطی میشود و در نتیجه جراحی را دشوارتر کرده و احتمالاً خطرات خونریزی، عملکرد ...نسبت و انتشار تومور. بنابراین، بیوپسی قبل از عمل لزوماً ضروری نیست. ضروری است، به خصوص برای تومورهای خوشخیم غدد فوق کلیوی (SMT) که میتوان آنها را با آندوسکوپی معمولی همراه با EUS تشخیص داد، مانند لیپومها، کیستها و پانکراس نابجا، نیازی به نمونهبرداری از بافت نیست.
درمان آندوسکوپی 2.SMTnt
(1) اصول درمان
ضایعاتی که متاستاز غدد لنفاوی ندارند یا خطر متاستاز غدد لنفاوی آنها بسیار کم است، میتوان آنها را با استفاده از تکنیکهای آندوسکوپی به طور کامل برداشت، و خطر باقی ماندن تومور و عود آن کم است، در صورت لزوم درمان، برای برداشت آندوسکوپی مناسب هستند. برداشتن کامل تومور، تومور باقی مانده و خطر عود را به حداقل میرساند.اصل درمان بدون تومور باید در طول برداشتن آندوسکوپی رعایت شود و از یکپارچگی کپسول تومور در طول برداشتن اطمینان حاصل شود.
(2) موارد مصرف
i. تومورهایی با پتانسیل بدخیمی که با معاینه قبل از عمل مشکوک یا با آسیب شناسی بیوپسی تأیید شده اند، به ویژه تومورهای مشکوک به دستگاه گوارشST با ارزیابی قبل از عمل از طول تومور ≤2 سانتیمتر و خطر کم عود و متاستاز، و با امکان برداشتن کامل، میتواند به صورت آندوسکوپی برداشته شود؛ برای تومورهایی با قطر بلند. برای تومورهای مشکوک به GIST کمخطر >2 سانتیمتر، اگر غدد لنفاوی یا متاستاز دوردست از ارزیابی قبل از عمل رد شده باشند، با فرض اطمینان از اینکه تومور میتواند به طور کامل برداشته شود، جراحی آندوسکوپی ممکن است توسط آندوسکوپیستهای باتجربه در واحدی با فناوری درمان آندوسکوپی بالغ انجام شود. برداشتن.
دوم. علائم (مثلاً خونریزی، انسداد) SMT.
iii. بیمارانی که تومورهای آنها با معاینه قبل از عمل مشکوک به خوشخیم بودن هستند یا با آسیبشناسی تأیید شدهاند، اما نمیتوان آنها را به طور منظم پیگیری کرد یا تومورهای آنها در مدت زمان کوتاهی در طول دوره پیگیری بزرگ میشوند و تمایل زیادی به جراحی دارند.برای درمان آندوسکوپی.
(3) موارد منع مصرف
ط. ضایعاتی را که باعث ایجاد من میشوند، شناسایی کنیدبه غدد لنفاوی یا نواحی دوردست سرایت کرده است.
دوم برای برخی از SMT با لنفاوی شفافnodeیا متاستاز دوردست، بیوپسی حجمی برای به دست آوردن پاتولوژی مورد نیاز است، که میتواند به عنوان یک منع نسبی در نظر گرفته شود.
iii. پس از انجام دقیق مراحل قبل از عملدر ارزیابی مشخص میشود که وضعیت عمومی بیمار وخیم است و جراحی آندوسکوپی امکانپذیر نیست.
ضایعات خوشخیم مانند لیپوم و پانکراس نابجا معمولاً علائمی مانند درد، خونریزی و انسداد ایجاد نمیکنند. وقتی Sاگر MT به صورت فرسایش، زخم یا افزایش سریع در مدت زمان کوتاهی ظاهر شود، احتمال بدخیم بودن آن افزایش مییابد.
(4) انتخاب روش برداشتنd
برداشتن دام آندوسکوپی: برایSMT که نسبتاً سطحی است، همانطور که توسط EUS و معاینات سیتیاسکن قبل از عمل مشخص شده است، به داخل حفره بیرون زده است و میتوان آن را به طور کامل در یک زمان با یک اسنیر برداشت، میتوان از رزکسیون اسنیر آندوسکوپی استفاده کرد.
مطالعات داخلی و خارجی تأیید کردهاند که این روش در SMT سطحی کمتر از ۲ سانتیمتر، با خطر خونریزی ۴ تا ۱۳ درصد و سوراخ شدن، ایمن و مؤثر است.خطر از ۲٪ تا ۷۰٪
برداشت زیر مخاطی آندوسکوپی، ESE: برای SMT هایی با قطر بلند ≥2 سانتی متر یا اگر معاینات تصویربرداری قبل از عمل مانند EUS و CT اسکن آن را تأیید کنددر جایی که تومور به داخل حفره بیرون زده است، ESE برای برداشتن آندوسکوپیک SMT های بحرانی با آستین جراحی (اسلیو) امکانپذیر است.
ESE از عادات فنی زیر پیروی میکندتشریح زیرمخاطی آندوسکوپی (ESD) و برداشتن مخاط آندوسکوپی، و به طور معمول از یک برش دایرهای "flip-top" در اطراف تومور برای برداشتن مخاط پوشاننده SMT و دسترسی کامل به تومور استفاده میکند. هدف از این روش حفظ یکپارچگی تومور، بهبود رادیکال بودن جراحی و کاهش عوارض حین عمل است. برای تومورهای ≤1.5 سانتیمتر، میتوان به میزان برداشت کامل 100٪ دست یافت.
رزکسیون آندوسکوپی تونلینگ زیر مخاطییون، STER: برای SMT که از لایه عضلانی پروپریا در مری، ناف معده، انحنای کمتر بدنه معده، آنتروم معده و رکتوم منشأ میگیرد و ایجاد تونل در آنها آسان است و قطر عرضی ≤ 3.5 سانتیمتر است، STER میتواند روش درمانی ترجیحی باشد.
STER یک فناوری جدید است که بر اساس اسفنکتروتومی مری آندوسکوپیک از راه دهان (POEM) توسعه یافته و امتدادی از فناوری ESD است.میزان برداشت کلی STER برای درمان SMT به 84.9٪ تا 97.59٪ میرسد.
رزکسیون تمام ضخامت آندوسکوپییون، EFTR: این روش میتواند برای SMT در مواردی که ایجاد تونل دشوار است یا حداکثر قطر عرضی تومور ≥3.5 سانتیمتر است و برای STER مناسب نیست، استفاده شود. اگر تومور از زیر غشای بنفش بیرون زده باشد یا در خارج از بخشی از حفره رشد کند و در حین جراحی مشخص شود که تومور محکم به لایه سروزا چسبیده است و نمیتوان آن را جدا کرد، میتوان از آن استفاده کرد. EFTR درمان آندوسکوپی انجام میدهد.
بخیه زدن صحیح محل سوراخ شدگیمحل پس از EFTR کلید موفقیت EFTR است. برای ارزیابی دقیق خطر عود تومور و کاهش خطر انتشار تومور، توصیه نمیشود که نمونه تومور برداشته شده در طول EFTR بریده و برداشته شود. در صورت لزوم برداشتن تومور به صورت تکهای، ابتدا باید محل سوراخ شده ترمیم شود تا خطر کاشت و گسترش تومور کاهش یابد. برخی از روشهای بخیه زدن عبارتند از: بخیه گیره فلزی، بخیه گیره مکشی، تکنیک بخیه وصله امنتوم، روش "بخیه کیسهای" از طناب نایلونی همراه با گیره فلزی، سیستم بستن گیره فلزی چنگکی (روی گیره اسکوپ، OTSC)، بخیه OverStitch و سایر فناوریهای جدید برای ترمیم آسیبهای دستگاه گوارش و مقابله با خونریزی و غیره.
(5) عوارض بعد از عمل
خونریزی حین عمل: خونریزی که باعث کاهش هموگلوبین بیمار بیش از 20 گرم در لیتر شود.
برای جلوگیری از خونریزی شدید حین عمل،تزریق زیر مخاطی کافی باید در طول عمل انجام شود تا رگهای خونی بزرگتر نمایان شوند و انعقاد الکتریکی برای توقف خونریزی تسهیل شود. خونریزی حین عمل را میتوان با انواع چاقوهای برش، فورسپسهای هموستاتیک یا گیرههای فلزی و هموستاز پیشگیرانه رگهای خونی نمایان شده که در طول فرآیند تشریح یافت میشوند، درمان کرد.
خونریزی بعد از عمل: خونریزی بعد از عمل به صورت استفراغ خونی، ملنا یا خون در مدفوع بروز میکند. در موارد شدید، شوک خونریزی دهنده ممکن است رخ دهد. این حالت عمدتاً ظرف ۱ هفته پس از جراحی رخ میدهد، اما میتواند ۲ تا ۴ هفته پس از جراحی نیز رخ دهد.
خونریزی بعد از عمل اغلب مربوط بهعواملی مانند کنترل ضعیف فشار خون پس از عمل و خوردگی رگهای خونی باقیمانده توسط اسید معده. علاوه بر این، خونریزی پس از عمل به محل بیماری نیز مربوط است و در آنتروم معده و رکتوم تحتانی شایعتر است.
سوراخ شدن دیررس: معمولاً به صورت اتساع شکم، بدتر شدن درد شکم، علائم پریتونیت، تب بروز میکند و تصویربرداری، تجمع گاز یا افزایش تجمع گاز را در مقایسه با قبل نشان میدهد.
این امر عمدتاً به عواملی مانند بخیه زدن ضعیف زخمها، انعقاد الکتریکی بیش از حد، بیدار شدن زودهنگام برای حرکت، غذا خوردن خیلی زود، کنترل ضعیف قند خون و فرسایش زخمها توسط اسید معده مربوط میشود. الف. اگر زخم بزرگ یا عمیق باشد یا زخم دارای ... باشد.برای تغییرات مطمئن، زمان استراحت در رختخواب و زمان ناشتایی باید به طور مناسب افزایش یابد و رفع فشار دستگاه گوارش باید پس از جراحی انجام شود (بیماران پس از جراحی دستگاه گوارش تحتانی باید تخلیه کانال مقعدی داشته باشند)؛ ب. بیماران دیابتی باید قند خون خود را به شدت کنترل کنند؛ به افرادی که سوراخهای کوچک و عفونتهای خفیف قفسه سینه و شکم دارند، باید درمانهایی مانند روزهداری، ضد عفونت و سرکوب اسید داده شود؛ ج. برای افرادی که افیوژن دارند، میتوان تخلیه بسته قفسه سینه و سوراخ کردن شکم انجام داد. باید لولههایی برای حفظ تخلیه روان قرار داده شود؛ د. اگر عفونت پس از درمان محافظهکارانه قابل تشخیص نباشد یا با عفونت شدید قفسه سینه و شکم همراه باشد، باید در اسرع وقت لاپاراسکوپی جراحی انجام شود و ترمیم سوراخ و تخلیه شکم انجام شود.
عوارض مرتبط با گاز: از جمله زیر جلدیآمفیزم ریوی، پنومومدیاستن، پنوموتوراکس و پنوموپریتونئوم.
آمفیزم زیر جلدی حین عمل (که به صورت آمفیزم روی صورت، گردن، دیواره قفسه سینه و کیسه بیضه نشان داده میشود) و پنوموفیزم مدیاستن (s)تورم اپیگلوت را میتوان در طول گاستروسکوپی مشاهده کرد) معمولاً نیازی به درمان خاصی ندارند و آمفیزم عموماً خود به خود برطرف میشود.
پنوموتوراکس شدید رخ میدهد.جراحی در حین عمل جراحی [فشار راه هوایی در حین عمل جراحی بیش از 20 میلیمتر جیوه باشد]
(1 میلیمتر جیوه = 0.133 کیلو پاسکال)، SpO2 < 90%، که با عکسبرداری اورژانسی قفسه سینه در کنار تخت تأیید شده است)، جراحی اغلب میتواند پس از بسته شدن درپوش قفسه سینه ادامه یابد.سن
برای بیمارانی که در حین عمل جراحی دچار پنوموپریتونئوم واضح میشوند، از سوزن پنوموپریتونئوم برای سوراخ کردن نقطه مکفارلند استفاده کنید.در قسمت پایین شکم سمت راست برای تخلیه هوا، و سوزن سوراخ کننده را تا پایان عمل در جای خود بگذارید، و پس از اطمینان از عدم تخلیه گاز آشکار، آن را خارج کنید.
فیستول دستگاه گوارش: مایع گوارشی ناشی از جراحی آندوسکوپی از طریق یک نشتی به داخل قفسه سینه یا حفره شکم جریان مییابد.
فیستولهای مدیاستن مری و فیستولهای ازوفاگوتوراسیک شایع هستند. به محض بروز فیستول، برای حفظ سلامت، تخلیه بسته قفسه سینه انجام دهید.در تخلیه روان و فراهم کردن پشتیبانی تغذیهای کافی. در صورت لزوم، میتوان از گیرههای فلزی و دستگاههای مختلف بستن استفاده کرد، یا پوشش کامل را میتوان بازیافت کرد. از استنتها و روشهای دیگر برای مسدود کردن استفاده میشود.فیستول موارد شدید نیاز به مداخله جراحی سریع دارند.
۳. مراقبتهای پس از عمل (fپیگیری)
(1) ضایعات خوشخیم:آسیب شناسینشان میدهد که ضایعات خوشخیم مانند لیپوم و لیومیوم نیازی به پیگیری منظم اجباری ندارند.
(2) SMT بدون بدخیمیپتانسیل مورچه:برای مثال، در تومورهای رکتوم با قطر ۲ سانتیمتر و تومورهای GIST با خطر متوسط و بالا، مرحلهبندی کامل باید انجام شود و درمانهای اضافی (جراحی، شیمیدرمانی، درمان هدفمند) باید قویاً در نظر گرفته شوند. تدوین برنامه باید بر اساس مشاوره چند رشتهای و به صورت فردی باشد.
(3) پتانسیل بدخیمی پایین SMT:برای مثال، GIST کمخطر باید هر 6 تا 12 ماه پس از درمان با EUS یا تصویربرداری ارزیابی شود و سپس طبق دستورالعملهای بالینی درمان شود.
(4) SMT با پتانسیل بدخیمی متوسط و بالا:اگر آسیبشناسی پس از عمل، NET معده نوع ۳، NET کولورکتال با طول >۲ سانتیمتر و GIST با خطر متوسط و بالا را تأیید کند، باید مرحلهبندی کامل انجام شود و درمانهای اضافی (جراحی، شیمیدرمانی، درمان هدفمند) قویاً در نظر گرفته شوند. تدوین برنامه باید بر اساس[درباره ما 0118.docx]مشاوره چند رشتهای و به صورت فردی.
ما، شرکت ابزار پزشکی جیانگشی ژوروئیهوا، تولیدکنندهای در چین هستیم که در زمینه مواد مصرفی آندوسکوپی، مانند ...، تخصص داریم.پنس بیوپسی, هموکلیپ, دام پولیپ, سوزن اسکلروتراپی, کاتتر اسپری, برسهای سیتولوژی, سیم راهنما, سبد جمع آوری سنگ, کاتتر تخلیه صفراوی بینیو غیره که به طور گسترده در آنها استفاده می شودای ام آر، ای اس دی،ای آر سی پیمحصولات ما دارای گواهینامه CE و کارخانههای ما دارای گواهینامه ISO هستند. کالاهای ما به اروپا، آمریکای شمالی، خاورمیانه و بخشی از آسیا صادر شده و به طور گسترده مورد توجه و تحسین مشتریان قرار گرفته است!
زمان ارسال: ۱۸ ژانویه ۲۰۲۴


